Résumés
Résumé
Le concept de facteur de stress et sa relation avec la survenue des troubles de l’adaptation offrent à cette entité nosographique une place toute particulière en clinique psychiatrique. Les objectifs de ce travail étaient de déterminer la fréquence des troubles de l’adaptation en milieu psychiatrique hospitalier et de dégager le profil clinique et évolutif de ces troubles. Il s’agit d’une étude descriptive et rétrospective portant sur 115 patients hospitalisés pour la première fois au service de psychiatrie du centre hospitalo-universitaire de Monastir (Tunisie) pour des troubles de l’adaptation selon les critères DSM-IV. La fréquence des troubles de l’adaptation en milieu psychiatrique hospitalier était estimée à 11,8 %. Ces troubles survenaient chez des patients jeunes (âgés de 16 à 30 ans dans 65,3 % des cas), de sexe féminin (60,9 %), de statut professionnel et socio-économique précaire et sans antécédents psychiatriques (59,1 %). L’installation des troubles de l’adaptation était brutale, déclenchée par des facteurs de stress psychosociaux souvent multiples (60,0 %), récents (61,7 %) et de sévérité élevée (69,6 %). Les tentatives de suicide ont représenté le premier motif d’hospitalisation (53 %). L’évolution des troubles était favorable dans 75,7 % des cas, après une courte hospitalisation (8,2 jours en moyenne). Au terme de ces résultats globalement concordants avec ceux de la littérature, nous soulignons l’intérêt de prévoir un aménagement de lits pour hospitalisation de courte durée offrant un cadre d’accueil, d’observation et de traitement de ces troubles, véritables situations de crise.
Abstract
The objectives of this study were to determine the frequency of adjustment disorders in psychiatric hospital and to establish the clinical and evolutional profiles of these disorders. A descriptive and retrospective study with approximately 115 patients hospitalized a first time in a psychiatric setting of the university hospital of Monastir in Tunisia for adjustment disorders according to the DSM-IV. The frequency of adjustment disorders in a psychiatric hospital was estimated at 11,8 %. The majority of patients were young (65,3 % between 16 and 20), female (60,9 %), of low professional and socio-economical status, and without any psychiatric history (59,1 %). The acute appearance of adjustment disorders caused by psychosocial stress factors which were usually various (60 %), recent (61,7 %) and with a high severity (69,6 %). The suicide attempts were frequent (53 %) representing the first reason for hospitalization. An evolution was favourable in 75,7 % of cases after a short hospitalization (about 8,2 days). Finally, the authors insist on the short hospitalization in order to provide evaluation, observation and treatment setting for these disorders.
Resumen
El concepto de factor de estrés y su relación con la aparición de los problemas de adaptación ofrecen a esta entidad nosográfica un lugar muy particular en las clínicas psiquiátricas. Los objetivos de este estudio fueron de determinar la frecuencia de los problemas de adaptación en el medio de los hospitales psiquiátricos y poner de relieve el perfil clínico y evolutivo de estos problemas. Se trata de un estudio descriptivo y retrospectivo de 115 pacientes hospitalizados por primera vez, por problemas de adaptación según los criterios DSM-IV, en el servicio de psiquiatría del centro hospital-universitario de Monastir (Túnez). La frecuencia de los problemas de adaptación en el medio de los hospitales psiquiátricos se estimó en 11.8%. Estos problemas se presentan en los pacientes jóvenes (de 16 a 30 años de edad en el 65.3% de los casos), de sexo femenino (60.9%), de nivel profesional y socioeconómico precario y sin antecedentes psiquiátricos (59.1%). El establecimiento de los problemas de adaptación fue brutal, desencadenado por factores de estrés psicosocial, con frecuencia múltiples (60.0%), recientes (61.7%) y muy severos (69.6%). Las tentativas de suicidio representaron el primer motivo de hospitalización (53%). La evolución de los problemas fue favorable en el 75.7% de los casos, después de una hospitalizacián corta (8.2 días en promedio). Al término de estos resultados, que concuerdan globalmente con los de la literatura, subrayamos el interés por prever una distribución de camas para la hospitalización de corta duración que ofrezca un marco de recepción, observación y tratamiento de estos problemas, verdaderas situaciones de crisis.
Resumo
O conceito de fator de estresse e sua relação com a aparição de problemas de adaptação oferecem a esta entidade nosográfica uma posição especial em clínica psiquiátrica. Os objetivos deste trabalho foram determinar a freqüência dos problemas de adaptação em meio psiquiátrico hospitalar e estabelecer o perfil clínico e evolutivo destes problemas. Trata-se de um estudo descritivo e retrospectivo realizado em 115 pacientes hospitalizados pela primeira vez no serviço de psiquiatria do Centro Hospitalar Universitário de Monastir (Tunísia), por problemas de adaptação de acordo com os critérios DSM-IV. Segundo o estudo, a freqüência dos problemas de adaptação em meio psiquiátrico hospitalar foi estimada a 11,8%. Estes problemas aparecem em pacientes jovens (de 16 à 30 anos em 65,3% dos casos), do sexo feminino (60,9%), de estatuto profissional e sócio-econômico precário e sem antecedentes psiquiátricos (59,1%). A aparição dos problemas de adaptação foi considerada brutal, desencadeada por fatores de estresse psicossociais, quase sempre múltiplos (60%), recentes (61,7%) e graves (69,9%). As tentativas de suicídio representaram o primeiro motivo de hospitalização (53%). A evolução do quadro clínico foi favorável em 75,7% dos casos, após uma breve hospitalização (8,2 dias em média). Após a obtenção destes resultados, em geral de acordo com os resultados teóricos, os autores destacam a necessidade de prever uma organização de leitos para hospitalização de curta duração, oferecendo um quadro de recepção, observação e tratamento destes problemas, verdadeiras situações de crise.
Corps de l’article
Selon le DSM-IV (APA, 1994), les troubles de l’adaptation représentent une réaction pathologique inadaptée à un ou plusieurs facteurs de stress psychosociaux identifiables apparaissant au cours des trois mois suivant la survenue de ceux-ci. Il s’ensuit une altération du fonctionnement social ou professionnel (scolaire), et/ou une souffrance marquée, plus importante qu’il n’était attendu en réaction à ce facteur de stress.
Ces troubles correspondent à une entité nosographique initialement décrite dans l’ICD-9 et le DSM-III, et soumise ultérieurement à des remaniements multiples. En effet, cette catégorie diagnostique n’a cessé d’être révisée sous l’influence de questions et critiques quant à sa définition, sa place nosographique et ses critères diagnostiques (Fabrega et al., 1987 ; Mezzich et al., 1989, Despland et al., 1993 ; Kovacs et al., 1995).
Dans l’ICD-9, les troubles de l’adaptation sont décrits comme des troubles légers et transitoires, circonscrits à une situation. Ils sont alors réversibles et ne durent que quelques mois. Cette notion a été reprise par le DSM-III dans lequel les troubles de l’adaptation ont remplacé la perturbation situationnelle transitoire du DSM-II, largement contestée dans les travaux de Looney et Gunderson (1978). La redéfinition du facteur de stress et de l’évolution a permis de donner à cette nouvelle catégorie du DSM-III, une certaine cohérence et de mieux caractériser cette population dans les travaux ultérieurs (Andreasen et Hoenk, 1982 ; Lecurieux, 1988 ; Mezzich et al., 1989, Kovacs et al., 1994). Par la suite, les critères diagnostiques des troubles de l’adaptation ont été affinés dans le DSM-III-R, avec une précision supplémentaire concernant les facteurs de stress et la différentiation des formes cliniques au sein de ces troubles. Dans la même perspective, le DSM-IV a identifié le sous-type diagnostique avec à la fois anxiété et humeur dépressive correspondant au syndrome anxio-dépressif réactionnel et a distingué deux modes évolutifs : aigu (si la perturbation persiste moins de 6 mois) et chronique (si la perturbation persiste six mois ou plus en réaction à un facteur de stress lui-même prolongé ou bien dont les conséquences sont durables).
La clinique des troubles de l’adaptation, le concept de facteur de stress et sa relation avec la survenue du trouble, offrent à cette catégorie diagnostique une place particulière en pratique psychiatrique courante. En effet, le diagnostic de troubles de l’adaptation repose moins sur des signes cliniques spécifiques que sur l’origine et l’évolution des troubles.
À l’heure actuelle, l’étude des troubles de l’adaptation reste limitée par la rareté des travaux épidémiologiques effectués d’une part et par la divergence des résultats concernant la prévalence de ces troubles d’autre part (Despland et al., 1993 ; Samuelian et al., 1994). Il existe, en effet, de nombreuses difficultés inhérentes à l’étude de cette catégorie diagnostique. Au niveau de l’expression clinique, les troubles de l’adaptation sont marqués par une grande hétérogénéité symptomatique soulevant le problème du manque de spécificité clinique de cette entité (Samuelian et al., 1994 ; Kenesi et al., 1997). De même, ces troubles sont fréquemment associés à des troubles des conduites, en particulier suicidaires (Greenberg et al., 1995 ; Kryzhanovskaya et Canterbury, 2001) et à des troubles de la personnalité (Samuelian et al., 1994). Sur le plan évolutif, la durée d’évolution et la stabilité diagnostique des troubles de l’adaptation demeurent contestées (Andreasen et Hoenk, 1982 ; Kovacs et al., 1994 ; Greenberg et al., 1995), et leurs rapports avec les autres troubles affectifs sont discutés (Bronish et Hecht, 1989 ; Jones et al., 1999). En dernier lieu, le problème de l’absence de marqueurs biologiques et celui du rôle déterminant des facteurs environnementaux et en particulier socioculturels restent posés (Despland et al., 1993), ce qui justifie la réalisation des études dans des environnements culturels différents. En effet, en plus de la nécessité diagnostique, il est important d’insister sur le rôle des facteurs de stress dans l’étiopathologie de ces troubles et de reconnaître leur signification qui dépend étroitement du contexte socioculturel.
Les buts de notre travail étaient de déterminer la fréquence des troubles de l’adaptation en milieu psychiatrique hospitalier et de dégager le profil clinique et évolutif de ces troubles.
Patients et méthodes
Il s’agit d’une étude descriptive et rétrospective, portant sur 115 patients hospitalisés pour la première fois dans le service de psychiatrie adulte de Monastir durant une période de cinq ans (allant de janvier 1995 au décembre 1999) et ayant le diagnostic d’un trouble de l’adaptation selon les critères du DSM-IV (APA, 1994). Le service de psychiatrie adulte de Monastir, d’une capacité hospitalière de 25 lits, est intégré dans un centre hospitalo-universitaire comportant 21 services médico-chirurgicaux et 625 lits d’hospitalisation. Le service couvre les besoins en santé mentale du gouvernorat de Monastir. Ce gouvernorat situé dans la région du Sahel (centre-est) tunisien, comporte sur le plan administratif, 13 délégations et 31 communes regroupées en districts sanitaires. Selon les statistiques de la direction régionale de la santé publique du gouvernorat de Monastir (2000), la population générale est de 401 202 habitants. Il s’agit d’une population relativement jeune : 45,6 % des habitants sont âgés de moins de 20 ans contre 11 % âgés de plus de 60 ans et de prédominance urbaine (80 %). Outre le centre hospitalo-universitaire, l’infrastructure sanitaire publique du gouvernorat de Monastir comporte 8 hôpitaux de circonscription et 87 dispensaires de santé de base.
Les informations ont été recueillies par le même évaluateur (interne en psychiatrie), à partir des dossiers médicaux à l’aide d’une fiche préétablie comportant les items suivants : données socio-démographiques, antécédents personnels et familiaux, caractéristiques des facteurs de stress, données relatives à l’hospitalisation, diagnostic multiaxial selon le DSM-IV, traitement et évolution.
Tableau 1
Répartition en fonction des données socio-démographiques
La nature et le nombre des facteurs de stress identifiés dans les trois derniers mois précédant l’apparition de troubles de l’adaptation ont été systématiquement relevés. Le caractère aigu ou chronique de ces facteurs a été précisé en se référant à la distinction élaborée par Andreasen et Wasek (1980), qui avaient constaté l’existence de facteurs de stress chroniques dont la durée dépasse 6 mois. La sévérité des facteurs du stress identifiés a été déterminée à partir de l’échelle de Holmes et Rahe qui accorde un score (ou unité de changement de vie) à chaque situation ou événement stressant (Lebigre, 1988). Les notes sont cumulatives et attribuées pour le trimestre qui précède le début des troubles. Trois niveaux de sévérité ont été distingués selon les notes seuils suivantes : sévérité légère (note accordée < 55), sévérité élevée (note accordée entre 55 et 100) et sévérité très élevée (note accordée > 100).
Le diagnostic multiaxial a été relevé à partir de fiches épidémiologiques qui sont systématiquement codées à la sortie des patients au cours d’une réunion hebdomadaire de l’équipe médicale du service. Au cours de ces réunions, chaque dossier est analysé et discuté afin d’assurer la fiabilité diagnostique.
Tableau 2
Répartition en fonction de la nature des facteurs du stress
L’évolution ultérieure a été étudiée à partir des observations du médecin traitant lors des consultations de post cure en précisant la durée du suivi après l’hospitalisation (en mois), l’évolution des symptômes et le diagnostic retenu lors des récidives ou des réhospitalisations.
En ce qui concerne l’analyse statistique, les données ont été traitées par le logiciel Epi Info version 6. Nous avons utilisé les statistiques descriptives et le test d’hypothèse Khi-2 en prenant comme seuil de signification une valeur de 5 %.
Résultats
Fréquence des troubles de l’adaptation
Durant la période d’étude, 115 patients ont été hospitalisés pour troubles de l’adaptation, ce qui représente un taux de 11,8 % de l’ensemble des nouveaux patients hospitalisés au service de psychiatrie de Monastir au cours de la même période (N = 1360).
Profil socio-démographique
La moyenne d’âge de notre population était de 28,38 ± 9,80 ans avec des extrêmes de 16 et 60 ans. Les patients jeunes, âgés entre 16 et 30 ans, représentaient la majorité de la population (65,3 %). Une nette prédominance féminine était notée (60,9 %) avec un sex-ratio de 1,55. La majorité des patients était d’origine urbaine (78,3 %) ; de niveau scolaire primaire ou secondaire (78,3 %). La plupart d’entre eux étaient non mariés et sans activité professionnelle rémunérée (Tableau 1).
Antécédents
La majorité des patients (79,2 %) n’avait pas d’antécédents psychiatriques familiaux. Des antécédents psychiatriques personnels étaient constatés chez 40,9 % des patients. Ceux-ci ont été suivis en ambulatoire essentiellement pour des symptômes dépressifs (30,4 %).
Facteurs de stress
Nature : Les troubles de l’adaptation faisaient suite à des conflits familiaux dans 43,5 % des cas avec un taux comparable entre les deux sexes et plus important chez les jeunes de moins de 20 ans (57,7 % versus 39,3 %, Khi2 = 2,74, p = 0,09). En deuxième position, venaient les conflits conjugaux (33,9 %) qui ont concerné plus fréquemment les patients de sexe féminin (42,6 % versus 20,0 %, Khi2 = 6,33, p = 0,01). Des problèmes professionnels étaient relevés chez 28,7 % des patients. Ces problèmes étaient significativement plus fréquents chez les patients de sexe masculin (46,7 % versus 17,1 %, Khi2 = 11,57, p = 0,0006) et d’âge adulte (34,8 % versus 7,7 %, Khi2 = 7,18, p = 0,007) (tableau 2).
Nombre : Dans la majorité des cas (60,0 %) les facteurs de stress étaient multiples avec une moyenne de 1,77 ± 0,73 facteurs de stress par patient. Cette moyenne était significativement plus élevée chez les patients de sexe masculin (2,11 ± 0,75) versus 1,56 ± 0,63 chez les patients de sexe féminin (t = 4,13, df = 82,45, p = 0,000).
Caractère aigu ou chronique : Il s’agissait d’un ou de facteurs de stress aigus dans 61,7 % des cas. Une association de facteurs de stress aigus et chroniques était notée dans un tiers des cas.
Sévérité : La sévérité des facteurs de stress identifiées appréciée selon les scores à l’échelle de Holmes et Rahe était élevée ou très élevée dans 69,6 % des cas (Figure 1). Intervalle du temps entre événement stressant et début des troubles : Cet intervalle était inférieur ou égal à une semaine dans 63,5 % des cas et supérieur à un mois chez 11,3 % des patients.
Figure 1
Répartition en fonction de la sévérité des facteurs du stress
Hospitalisation
Motif d’hospitalisation : Plus de la moitié des patients (53,0 %) étaient hospitalisés suite à une tentative de suicide. Les symptômes dépressifs avaient motivé l’hospitalisation dans 37,4 % des cas suivis par les symptômes anxieux dans 14,8 % des cas (Tableau 3). Aucune corrélation n’a été établie entre le motif d’hospitalisation et le sexe des patients. En revanche, les tentatives de suicide et les troubles du comportement étaient significativement plus fréquents chez les jeunes de moins de 20 ans par rapport aux patients plus âgés avec respectivement des taux de 80,8 % versus 44,9 % pour les tentatives de suicide (Khi2 = 10,28, p = 0,001) et 38,5 % versus 5,6 % pour les troubles du comportement (Khi2 = 16,35, p = 0,00005).
Tableau 3
Répartition en fonction du motif d’hospitalisation
Mode et voie d’hospitalisation : La majorité des patients était hospitalisée en mode libre (94,8 % des cas) par le biais des urgences (60,0 %) ou après transfert du service de réanimation (22,6 %) après prise en charge d’une tentative de suicide grave.
Durée d’hospitalisation : Dans la majorité des cas (61,7 %), la durée d’hospitalisation n’avait pas dépassé une semaine. La durée moyenne était de 8,2 jours.
Diagnostic multiaxial
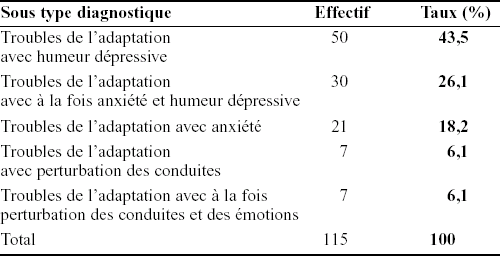
Sous type du trouble de l’adaptation : Le diagnostic d’un trouble de l’adaptation avec humeur dépressive était retenu dans 43,5 % des cas suivi par le trouble de l’adaptation avec à la fois anxiété et humeur dépressive dans 26,1 % des cas (Tableau 4). Aucune relation n’était trouvée entre le sous type du trouble de l’adaptation et l’âge ou le sexe des patients.
Troubles de la personnalité : Le diagnostic d’une personnalité pathologique était porté chez 47,8 % des patients. Il s’agissait d’une personnalité histrionique (27,0 %), dépendante (9,6 %), antisociale (8,6 %) ou limite (2,6 %).
Pathologies somatiques : Des pathologies organiques, dominées par le diabète et l’hypertension artérielle, étaient constatées chez 19,1 % des patients.
Tableau 4
Répartition en fonction du sous-type diagnostique
Tableau 5
Fréquence des troubles de l’adaptation dans les différentes études
Orientation et évolution
À la sortie, 89,6 % des patients étaient orientés à la consultation externe du service de psychiatrie de Monastir. La durée moyenne de suivi était de 4,5 mois. Seuls 19,5 % des patients ont été suivis pendant une période supérieure à 6 mois. L’évolution des symptômes au cours du suivi était favorable chez 75,7 % des patients. Elle était marquée par des récidives dans 10,7 % des cas, souvent sous le mode d’un trouble de l’adaptation (7,8 %), ou d’un épisode dépressif majeur (2,9 %). Chez 13,6 % des patients, l’évolution était chronique avec persistance des symptômes au delà de six mois. Aucun rapport n’a été constaté entre l’évolution des symptômes au cours du suivi et les caractéristiques socio-démographiques des patients. De même, aucune relation n’a été établie entre l’évolution des symptômes au cours du suivi et le sous type diagnostique sur l’axe I ou avec le trouble de la personnalité sur l’axe II. En revanche, cette évolution était moins favorable en présence de facteurs de stress multiples et/ou de sévérité élevée mais sans différence statistiquement significative.
Discussion
Fréquence du trouble de l’adaptation
Le trouble de l’adaptation est une entité originale qui correspond à une pathologie fréquemment rencontrée en pratique psychiatrique. Dans notre étude, la fréquence des troubles de l’adaptation était estimée à 11,8 % de l’ensemble des nouveaux patients hospitalisés. Dans la littérature, la prévalence de ces troubles est très variable allant de 5 à 65 % (Andreasen et Wasek, 1980 ; Navarre et Colonna, 1996) en fonction des critères diagnostiques adoptés et surtout des lieux de recrutement (urgence, consultation, ou service hospitalier) (Tableau 5).
Caractéristiques socio-démographiques
Dans notre étude, les patients présentant des troubles de l’adaptation étaient essentiellement d’âge jeune, de prédominance féminine, d’origine urbaine, de niveau scolaire primaire ou secondaire et de statut socioprofessionnel précaire.
Plusieurs auteurs avaient rapporté une sur-représentation des jeunes âgés de 15 à 35 ans parmi les patients présentant des troubles de l’adaptation (Andreasen et Wasek, 1980 ; Lecurieux, 1988 ; Greenberg et al., 1995 ; Kenesi et al., 1997). Ce résultat pourrait s’expliquer par l’exposition inévitable durant cette période à haut risque, marquée par les difficultés, défis et conflits que les jeunes traversent lorsqu’ils s’engagent dans les rôles sociaux de la vie.
La prédominance féminine constatée dans notre série (60,9 %) concordait avec les données de la littérature montrant une sur-représentation féminine dans les troubles de l’adaptation avec des proportions allant de 59,7 à 70,2 % (Lecurieux, 1988 ; Mezzich et al., 1989 ; Samuelian et al., 1994 ; Despland et al 1995 ; Navarre et Colonna, 1996 ; Kenesi et al., 1997). Toutefois, l’interprétation de cette prédominance féminine est différente en fonction des études. Elle pourrait être liée à des biais de recrutement, à des particularités dépendant du sexe concernant la demande de soins, mais aussi, à des facteurs sociaux en rapport avec les contraintes et les restrictions imposées au rôle de la femme. Quant à l’origine des patients, la prévalence de l’origine urbaine notée dans notre étude serait en rapport avec l’importance des facteurs du stress (densité humaine plus élevée, insécurité, augmentation des conflits interpersonnels) et l’accès plus facile aux soins en milieu urbain.
Le bas niveau d’instruction qui caractérisait la majorité des patients dans notre étude pourrait constituer une situation de risque d’exposition aux événements traumatisants en altérant l’évaluation et la gestion de la réponse au stress. Kenesi et al. (1997) ainsi que Navarre et Colonna (1996) avaient rapporté un faible niveau d’instruction chez les patients présentant un trouble de l’adaptation. En revanche, un niveau d’instruction élevé était fréquemment associé aux troubles de l’adaptation pour d’autres auteurs (Andreasen et Wasek, 1980 ; Samuelian et al., 1994). Concernant le statut socioprofessionnel précaire des patients, Kenesi et al. (1997) avaient également constaté une forte proportion du chômage et un bas niveau socio-économique chez les patients hospitalisés aux urgences pour troubles de l’adaptation. Il apparaît donc qu’un faible niveau socio-économique peut favoriser la survenue des troubles de l’adaptation en provoquant une mauvaise insertion sociale.
Caractéristiques cliniques
Antécédents
La majorité de nos patients était indemne d’antécédents psychiatriques. Ce constat montre que les troubles de l’adaptation surviennent dans les situations de crise et représentent fréquemment le premier contact psychiatrique. Des résultats comparables étaient rapportés par d’autres auteurs qui avaient constaté l’absence d’antécédents psychiatriques personnels chez 66 à 72 % des patients présentant des troubles de l’adaptation (Navarre et Colonna, 1996 ; Kenesi et al., 1997).
Facteurs de stress
Dans notre étude, des conflits familiaux et conjugaux avaient précédé la survenue des troubles de l’adaptation dans respectivement 43,5 et 33,9 % des cas, avec une fréquence plus importante des conflits familiaux chez les jeunes et des conflits conjugaux chez les femmes.
Dans la littérature, la plupart des auteurs ont trouvé une prédominance des conflits conjugaux précédant l’installation des troubles de l’adaptation (Andreasen, 1980 ; Despland, 1995 ; Navarre et Colonna, 1996). Dans l’étude de Kenesi et al. (1997), les conflits conjugaux (68 %) ont représenté le premier facteur de stress entraînant des troubles de l’adaptation. Ces mêmes auteurs ont également constaté que les femmes étaient trois fois plus exposées que les hommes à ce type de stress. Cette constatation partagée par d’autres auteurs (Andreasen et Wasek, 1980 ; Lecurieux, 1988) pourrait suggérer une vulnérabilité féminine plus accrue face aux problèmes conjugaux.
Pour Rich et al. (1991), les conflits familiaux étaient plus fréquemment impliqués dans la genèse des troubles de l’adaptation. Ces mêmes auteurs ont également démontré que ce type de stress survenait essentiellement chez les jeunes de moins de 20 ans. De même, Andreasen et al. (1980) ont souligné la fréquence des conflits avec les parents chez les jeunes hospitalisés pour troubles de l’adaptation. Cette vulnérabilité particulière aux facteurs de stress familiaux peut être expliquée par la lutte des jeunes pour établir leur propre identité et surtout dans notre contexte socioculturel où le poids de la famille reste important.
Dans notre série, les problèmes professionnels ont concerné 28,7 % des patients avec une prédominance significative chez les hommes et les patients adultes. Un taux comparable (23,1 %) a été constaté par Semaan et al. (2001). De même, Rich et al. (1991) ont noté que les problèmes professionnels et leurs conséquences socio-économiques atteignaient leur maximum de fréquence vers la cinquième décennie avec une prédominance masculine.
Les facteurs de stress précédant l’apparition des troubles de l’adaptation étaient souvent multiples, de survenue aiguë et de sévérité élevée ou très élevée. Le nombre moyen de ces facteurs de stress était significativement plus élevé chez les hommes. Dans l’étude de Rich et al. (1991), la plupart des sujets ont été soumis à plusieurs facteurs de stress, mais sans différence significative par rapport au sexe. Par ailleurs, plusieurs auteurs ont souligné l’association fréquente entre événements de vie récents et troubles de l’adaptation (Hardy, 1991 ; Abbar et al., 1993 ; Navarre et Colonna, 1996). En revanche, Andreasen et al. (1980) ont trouvé une fréquence plus élevée des facteurs de stress chroniques dépassant six mois (75,8 %) chez les patients présentant des troubles de l’adaptation. Ces mêmes auteurs ont montré que le caractère accablant du facteur de stress n’est pas indispensable pour déclencher ces troubles. Dans notre travail, le délai entre événement stressant et début des troubles de l’adaptation était bref en faveur du caractère brutal d’installation des troubles. Des résultats comparables étaient rapportés par d’autres auteurs (Hardy, 1991 ; Kovacs et al., 1995). L’installation brutale des troubles de l’adaptation témoigne du caractère réactionnel de ces troubles impliquant un rapport étroit et compréhensible entre la circonstance déclenchante et l’état pathologique.
Motifs d’hospitalisation
Les tentatives de suicide ont représenté le motif d’hospitalisation le plus fréquent avec une prédominance significative chez les jeunes de moins de 20 ans. Des taux élevés de tentatives de suicide allant de 45 à 82 %, ont été rapportés chez les patients présentant des troubles de l’adaptation (Bronish et Hecht, 1989 ; Greenberg et al., 1995 ; Kenesi et al., 1997 ; Kryzhanovskaya et Canterbury, 2001). Plusieurs auteurs ont également trouvé une sur-représentation des conduites suicidaires chez les femmes et les jeunes de moins de 18 ans (Greenberg et al., 1995 ; Kenesi et al., 1997). Abbar et al. (1993) ont souligné le rôle des événements de vie dans le déterminisme des conduites suicidaires. Une étude épidémiologique réalisée à l’hôpital de Monastir avait trouvé que 42 % des tentatives de suicide étaient réactionnelles à des facteurs de stress récents (Gaha et al., 1988).
Des symptômes dépressifs ont motivé l’hospitalisation chez 37,4 % de nos patients. La contribution des facteurs de stress psychosociaux au risque dépressif est actuellement bien établie. Cette reconnaissance a largement contribué à la distinction des états dépressifs survenant suite à un stress psychosocial (Hardy, 1991). Dans la littérature, des symptômes dépressifs étaient au premier plan dans 27 à 54 % des cas (Kenesi et al., 1997 ; Lecurieux, 1988) et plus fréquemment chez les patients adultes (Andreasen et Wasek, 1980), alors que des symptômes anxieux dominaient le tableau clinique dans 11 à 31 % des cas (Andreasen et Wasek, 1980 ; Lecurieux, 1988).
Dans notre travail, les troubles du comportement étaient un motif d’hospitalisation plus fréquemment constaté chez les jeunes de moins de 20 ans. Ce résultat rejoint celui d’Andreasen et Wasek (1980). La tendance à l’agir qui caractérise le fonctionnement psychologique des jeunes pourrait expliquer la fréquence de ces troubles. Par ailleurs, nous soulignons la rareté d’hospitalisation pour intoxication alcoolique dans notre étude (2,6 %), en comparaison à d’autres travaux qui ont rapporté des taux plus élevés allant de 14 à 25 % (Kenesi et al., 1997 ; Navarre et Colonna, 1996), en rapport avec des facteurs socioculturels.
Diagnostic multiaxial
Dans notre série, le trouble de l’adaptation avec humeur dépressive a représenté le sous-type diagnostique le plus fréquent (43,5 %). Des résultats proches (40 à 45 %) étaient rapportés par certains auteurs (Kenesi et al., 1997 ; Lecurieux, 1988 ; Stranger et Printz, 1980), avec une prédominance féminine importante (Mezzich et al., 1989 ; Newcorn et Strain, 1992). Pour d’autres auteurs, ce diagnostic était retenu avec des fréquences plus importantes allant de 51,5 à 64 % (Greenberg et al., 1995 ; Kovacs et al., 1995). En revanche, dans l’étude de Samuelian et al. (1994), les troubles de l’adaptation avec humeur dépressive ont occupé la deuxième place avec un taux moins important (25 %). Le sous-type trouble de l’adaptation avec à la fois anxiété et humeur dépressive était diagnostiqué chez 26,1 % de nos patients. Ce sous-type est utilisé lorsque la manifestation prédominante est une combinaison de dépression et d’anxiété. Dans la littérature, ce sous-type des troubles de l’adaptation était identifié à des taux variables allant de 1,9 à 39,4 % (Lecurieux, 1988 ; Samuelian et al., 1994 ; Kovacs et al., 1995), avec une prédominance chez les patients de sexe féminin (Kenesi et al., 1997). Le sous-type trouble de l’adaptation avec anxiété avait représenté 18,3 % des troubles de l’adaptation dans notre travail. Un taux comparable (17,8 %) était décrit par Lecurieux (1988), alors que des taux plus élevés (30 à 60 %) étaient rapportés dans des lieux de recrutement différents (Kenesi et al., 1997 ; Semaan et al., 2001).
La personnalité pathologique constitue un diagnostic additionnel aux troubles de l’adaptation à condition que les symptômes développés ne correspondent pas à des exacerbations des troubles de la personnalité par le stress. Dans notre étude, des troubles de la personnalité, essentiellement de type histrionique, dépendante et antisociale, étaient diagnostiqués chez 47,8 % des patients. Dans la littérature, l’association entre troubles de l’adaptation et troubles de personnalité était fréquemment constatée dans des proportions variant entre 26 et 70 % sans pour autant trouver un lien de cause à effet entre ces deux pathologies (Samuelian et al., 1994 ; Kenesi et al., 1997). Pour Samuelian et al. (1994), les troubles de personnalité les plus rencontrés étaient les personnalités évitante et dépendante. Alors qu’Andreasen et al. (1980) ont trouvé une fréquence élevée de personnalité antisociale (14 %).
Caractéristiques évolutives
Dans notre étude, les troubles de l’adaptation ont évolué favorablement dans 75,7 % des cas. Cette appréciation correspond à l’absence de symptomatologie résiduelle et au retour à un fonctionnement social satisfaisant pour le patient. Une évolution semblable était constatée dans plusieurs études témoignant du pronostic généralement bon de ces troubles (Andreasen et Hoenk, 1982 ; Greenberg et al., 1995 ; Kenesi et al., 1997).
Au cours du suivi, des récidives ont intéressé 10,7 % de nos patients, le plus souvent sous le mode d’un trouble de l’adaptation (7,8 %). Des taux de récidives plus importants (18,6 à 27 %) étaient rapportés par d’autres auteurs (Greenberg et al., 1995 ; Looney et Gunderson, 1978), en rapport avec une durée de suivi plus longue. Au cours de ces récidives, le diagnostic d’un trouble de l’adaptation était retenu dans uniquement 18 à 57 % des cas (Andreasen et Hoenk, 1982 ; Greenberg et al., 1995 ; Jones et al., 1999) posant ainsi le problème de stabilité dans le temps du diagnostic des troubles de l’adaptation. Les troubles dépressifs majeurs, l’alcoolisme et les troubles de personnalité ont représenté les autres diagnostics rencontrés au cours du suivi des patients.
L’évolution chronique des troubles de l’adaptation a concerné 13,6 % de nos patients. Plusieurs auteurs ont montré que les troubles de l’adaptation peuvent évoluer de façon chronique pendant une durée supérieure à six mois (Despland et al., 1995 ; Kovacs et al., 1994 ; Newcorn et Strain, 1992).
Parmi les facteurs pronostiques des troubles de l’adaptation, Greenberg et al. (1995) ont cité l’âge adulte comme indicateur de mauvais pronostic. De leur part, Andreasen et al. (1982) ont montré que l’évolution défavorable des troubles de l’adaptation était associée à un nombre élevé des facteurs de stress et des perturbations des conduites. L’influence des facteurs de stress sur l’évolution des troubles de l’adaptation est considérable. Pour Tennant et al. (1981), l’évolution des troubles est d’autant plus favorable que l’événement stressant était de survenue aiguë. Ainsi, un bon pronostic des troubles de l’adaptation était associé à la disparition des facteurs de stress.
Biais et limites de l’étude
Des biais méthodologiques devraient être pris en considération dans l’interprétation des résultats de notre étude. En effet, le recrutement de la population d’étude a concerné uniquement des patients hospitalisés et ne couvrait pas par conséquent les patients présentant des troubles de l’adaptation et suivis en ambulatoire. Par ailleurs, l’étude n’a pas comporté de groupe témoin. Dans le recueil des informations, les données ont été répertoriées dans des fiches remplies de façon rétrospective à partir des dossiers, ce qui pose certains biais inhérents à ce type de recherche : manque de fiabilité des informations, maîtrise incertaine des paramètres, absence de questionnaire standardisé, examinateurs différents. De même, le recueil des données évolutives était insuffisant. L’évolution n’a été précisée que chez les patients suivis à la consultation externe du service de psychiatrie de Monastir. Aussi, nous n’avons pas de renseignements concernant l’évolution des patients orientés vers d’autres structures de soins (10,4 %).
En conclusion, et malgré les limites méthodologiques, les données fournies par ce travail permettent une meilleure planification de la prise en charge des troubles de l’adaptation dans notre centre hospitalier. En effet, ces troubles, de par leur fréquence, leur caractère brutal et urgent et leur polymorphisme clinique représentent un champ d’intervention quotidien pour le médecin et particulièrement le psychiatre. Véritables situations de crise, ces troubles nécessitent une prise en charge spécialisée, de façon précoce, au décours de l’événement et non différée par rapport à la disponibilité du patient. Dans ce contexte, nous soulignons l’intérêt de l’aménagement des lits psychiatriques « unité de crise » pour hospitalisation de courte durée offrant un cadre d’accueil, d’observation et de traitement de ces troubles. Ceci permet d’éviter la psychiatrisation à outrance ou de surcharger le service de psychiatrie, d’autant plus que ces patients n’ont pas souvent besoin d’une longue hospitalisation. Par ailleurs, la prise en charge des troubles de l’adaptation ne se limite pas aux symptômes qui ont amené à consulter, mais devrait envisager le patient sous l’angle de l’origine de son trouble, du conflit qui a généré sa détresse. Au delà du contexte de l’urgence, le psychiatre doit tenter d’inscrire une approche thérapeutique globale prenant en compte les dimensions psychosociales.
Parties annexes
Références
- Abbar, M., Caer, Y., Scenk, l., Castelneau, D., 1993, Facteurs de stress psychosociaux et conduites suicidaires, L’Encéphale, 19, 179-85.
- American Psychiatric Association, 1994, Diagnostic and Statistical Manual of Mental Disorders, 4e édition (DSM-IV), APA, Washington DC.
- Andreasen, N. C., Hoenk, Pr., 1982, The predictive value of adjustment disorders : a follow-up study, Amercian Journal of Psychiatry, 139, 584-90.
- Andreasen, N. C., Wasek, P., 1980, Adjustment disorders in adolescents and adults, Archives of General Psychiatry, 37, 10, 1166-70.
- Bronish, T., Hecht, H., 1989, Validity of adjustment disorder, comparison with major depression, Journal of Affective Disorders, 17, 229-36.
- Despland, J. N., Monod, L., Ferrero, F., 1995, Clinical relevance of adjustment disorder in DSM-III-R and DSM-IV, Comprehensive Psychiatry, 36, 6, 454-60.
- Despland, J. N., Monod, L., Besson, J., Ferrero, F, 1993, Les troubles de l’adaptation du DSM-III-R : un diagnostic insaisissable ?, Médecine et Hygiène, 51, 2215-8.
- Direction régionale de la santé publique, 2000, Rapport d’activité, Direction régionale de la santé publique, Monastir.
- Fabrega, H. J., Mezzich, J. E., Mezzich, A. C., 1987, Adjustment disorder as a marginal or transitional illness category in DSM-III, Archives of General Psychiatry, 44, 6, 567-72.
- Gaha, L., Skhiri, T., Bouchocha, S., 1988, Étude épidémiologique des tentatives de suicide hospitalisées au CHU de Monastir, Tunisie médicale, 66, 2, 103-6.
- Greenberg, W. M., Rosenfeld, D. N., Ortega, E. A., 1995, Adjustment disorder as an admission diagnosis, American Journal of Psychiatry, 152, 459-61.
- Hardy, P., 1991, Facteurs psychosociaux du risque dépressif, L’Encéphale, 17, 351-9.
- Jones, R., Yates, W. R., Williams, S., Zhou, M., Hardman, L., 1999, Outcome for adjustment disorder with depressed mood : comparison with other mood disorders, Journal of Affective Disorders, 55, 1, 55-61.
- Kenesi, L., Navarre, C., Colonna, L., 1997, Troubles de l’adaptation : étude clinique d’une population de 50 patients hospitalisés dans le service d’accueil du CHU de Rouen, An Medical Psychology, 155, 10, 609-19.
- Kovacks, M., Vincent, H. O., Pollock, M. H., 1995, Criterion and predictive validity of diagnostic of adjustment disorder, American Journal of Psychiatry, 152, 523-28.
- Kovacks, M., Gatsonis, C., Pollock, M. H., Parrone, P. L., 1994, A controlled prospective study of DSM-III adjustment disorder in childhood : short-term prognosis and long-term predictive validity, Archives of General Psychiatry, 151, 535-41.
- Kryzhanovskaya, L., Canterbury, R., 2001, Suicidal behaviour in patients with adjustment disorders, Crisis, 22, 3, 125-31.
- Lebigre, A. F., 1988, Méthodes d’évaluation des événements stressants de la vie, Psychiatrie, 37, 40.
- Lecurieux, L. L., 1988, Étude sur 275 troubles de l’adaptation répertoriés parmi les consultants de l’année 1987, Thèse de Médecine, Toulouse.
- Looney, J. G., Gunderson, E. K., 1978, Transient situational disturbances : course and outcome, American Journal of Psychiatry, 135, 660-3.
- Mezzich, J. E., Fabrega, H. J., coffman, G., Haley, R., 1989, DSM-III disorders in a large sample of psychiatric patients : frequency and specificity of diagnosis, American Journal of Psychiatry, 146, 2, 212-9.
- Navarre, C., Colonna, L., 1996, Prévalence et prise en charge des troubles de l’adaptation dans le cadre des urgences psychiatriques, Ann Méd Psychol, 154, 5, 298-305.
- Newcorn, J. H., Strain, J., 1992, Adjustment disorder in children and adolescents, Journal of American Academy of Child and Adolescent Psychiatry, 31, 318-26.
- Rich, C. L., Warsradt, G. M.., Emiroff, R. A., Fowler, R. C., Young, D., 1991, Suicide, stressors, and the life cycle, American Journal of Psychiatry, 148, 524-7.
- Samuelian, J. C., Chart, V., Derynk, F., Rouillon, F., 1994, Troubles de l’adaptation : à propos d’une enquête épidémiologique, L’Encéphale, 20, 755-65.
- Semaan, W., Hergueta, T., Bloch, J., 2001, Étude transversale de la prévalence du trouble de l’adaptation avec anxiété en médecine générale, L’Encéphale, 27, 238-44.
- Strangler, R., Printz, A. M., 1980, DSM-III : psychiatric diagnosis in a university population, American Journal of Psychiatry, 137, 8, 937-40.
- Strain, J. J., Smith, G. C., Hammer, J. S., 1998, Adjustment disorder : A multiside study of its utilisation and interventions in the consultation-liaison psychiatry setting, General Hospital Psychiatry, 20, 3, 139-49.
- Tennant, C., Bebbington, P., Hurry, J., 1981, The short-term outcome of neurotic disorders in the community : the relation of remission to clinical factors and to neutralizing life events, British Journal of Psychiatry, 139, 213-20.
Liste des figures
Figure 1
Répartition en fonction de la sévérité des facteurs du stress
Liste des tableaux
Tableau 1
Répartition en fonction des données socio-démographiques
Tableau 2
Répartition en fonction de la nature des facteurs du stress
Tableau 3
Répartition en fonction du motif d’hospitalisation
Tableau 4
Répartition en fonction du sous-type diagnostique
Tableau 5
Fréquence des troubles de l’adaptation dans les différentes études